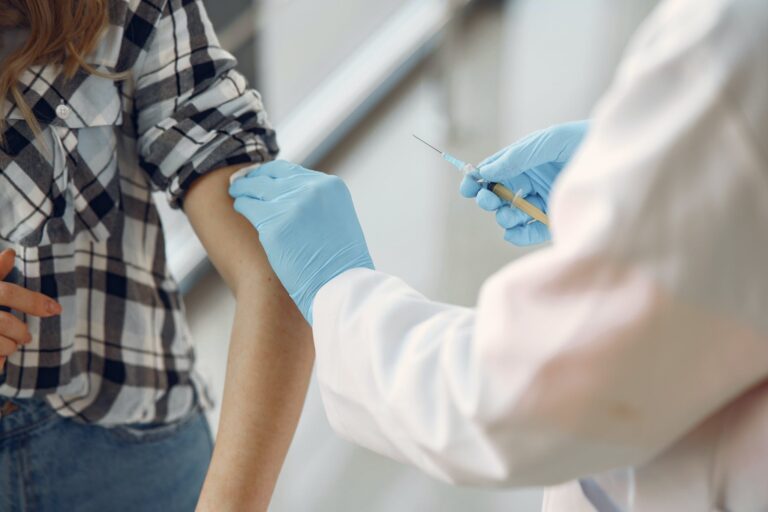
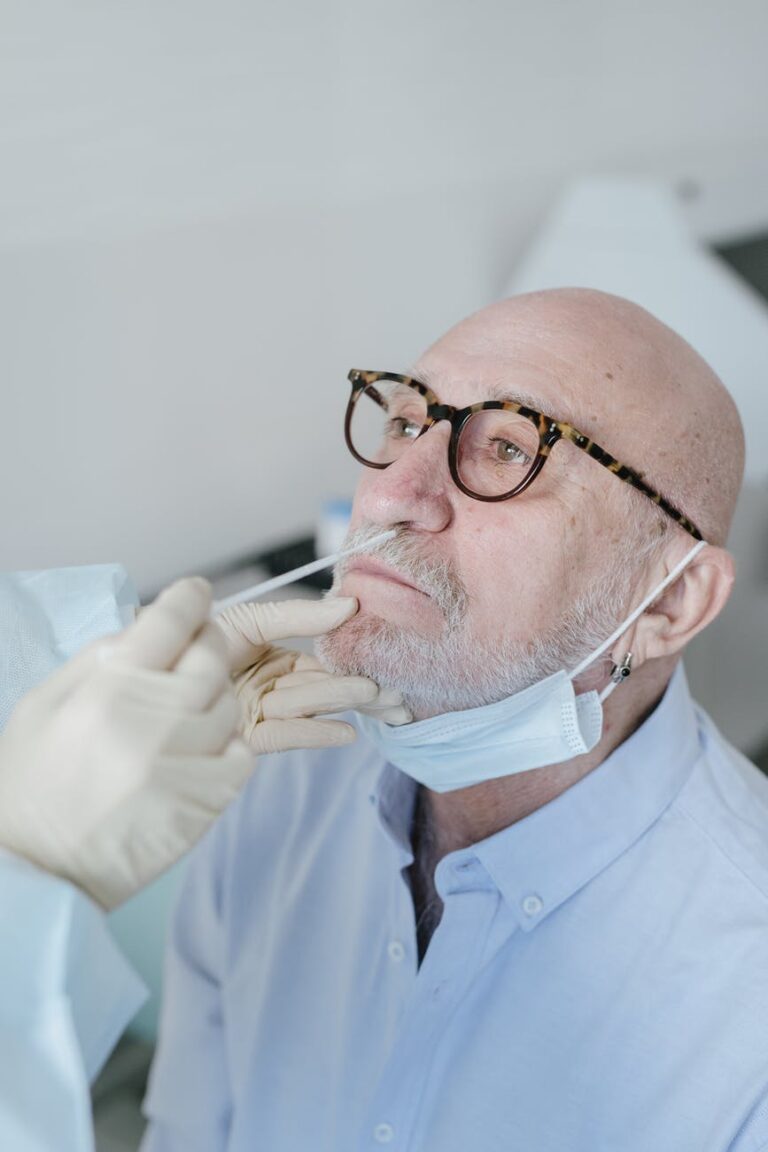
Covid-19: o que é deltacron e outras 3 questões-chave sobre a pandemia em 2022
A atenção mundial está voltada para o conflito entre Ucrânia e Rússia. Durante essas semanas, a dura realidade de uma guerra no meio do continente europeu tirou a pandemia do coronavírus das manchetes, mas ela segue impactando a saúde pública. Embora muitos países já tenham altas taxas de vacinação e imunidade natural, continuamos expostos a novos surtos do patógeno,…